Ta choroba jest słabo poznana, chociaż opisano kilka tysięcy obserwacji z rozpoznaniem i późniejszym leczeniem.
Mnogość różnorodności i niespecyficzność obrazu klinicznego żylaków miednicy małej prowadzi do rażących błędów diagnostycznych, które w przyszłości wpływają na konsekwencje.
Charakterystyka żylaków miednicy małej
Żyły miednicy są kilkakrotnie dłuższe niż tętnice, co prowadzi do ich większej pojemności. Wynika to z filogenezy układu naczyniowego okolicy miednicy. Żyły miedniczne są wysoce przystosowalne i potencjalnie podatne na przebudowę, co przyczynia się do powstania gęsto splecionej sieci.
Prędkość i kierunek przepływu krwi są regulowane przez zastawki, które są kontrolowane przez złożone mechanizmy humoralne. Zawory równoważą ciśnienie w różnych częściach sieci żylnej.
Gdy zastawki przestają pełnić swoje funkcje, dochodzi do zastoju krwi, co prowadzi do patologii naczyniowej i powstawania żylaków. Wyjątkowość żył miednicy polega na tym, że szerokie więzadła macicy, które utrzymują szerokie światło naczynia, mogą je zwęzić, powodując patologię.
Przyczyny wystąpienia
Patologiczne poszerzenie żył miednicy może wynikać z następujących przyczyn:
- Zakłócenie drogi odpływu krwi;
- Obliteracja pnia żyły;
- Ucisk pni pobocznych przez zmianę pozycji macicy, na przykład przy retrofleksji;
- niewydolność zastawki żylnej jajnika (wrodzona lub nabyta);
- Obturacyjny zespół zapalenia żył;
- Patologia tkanki łącznej;
- angiodysplazja tętniczo-żylna;
- Długotrwałe siedzenie, ciężka praca fizyczna;
- Żylaki kończyn dolnych;
- Ciąża (3 lub więcej) i poród (2 lub więcej);
- Choroby okolic żeńskich narządów płciowych (przewlekłe zapalenie jajowodów i jajników, guzy jajnika, włókniaki macicy i endometrioza narządów płciowych);
- Zrost narządów miednicy;
- Otyłość.
Klasyfikacja według stopnia choroby
Ze względu na rozmiar rozszerzonej żyły rozróżnia się następujące stopnie:
- do 0, 5 cm, „korkociąg” przebieg naczyń;
- 0, 6-1 cm;
- więcej niż 1 cm.
Warianty przebiegu choroby
- żylaki krocza i przedsionka pochwy; zespół
- zastoju żylnego miednicy małej;
Objawy
- Najczęstsze - częste bóle w podbrzuszu, kroczu po długotrwałym obciążeniu statycznym i dynamicznym. Ból nasila się w drugiej fazie cyklu, po hipotermii, zmęczeniu, stresie, zaostrzeniach różnych chorób.
- Uczucie „nie na miejscu”, ból podczas i po seksie.
- Bolesne miesiączkowanie - nieregularne miesiączki, w tym ból.
- Wydzielanie, bardziej niż normalnie, gruczołów narządów płciowych.
- Stagnacja krwi prowadzi do bezpłodności, poronienia, aborcji.
- Naruszenie oddawania moczu z powodu rozszerzenia żył pęcherza.
Diagnostyka
Rozpoznanie choroby tylko na podstawie dolegliwości jest skuteczne tylko w 10% przypadków.
Badanie palpacyjne wewnętrznych ścian miednicy pozwala wyczuć podłużne pieczęcie i węzły żylne. W lusterkach widoczna jest sinica błony śluzowej pochwy.
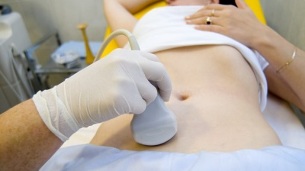
Procedurą z wyboru jest badanie ultrasonograficzne z mapowaniem kolorowego Dopplera, które pozwala wykryć nie tylko żylaki jajników, ale także zakrzepicę żylną, niedrożności pozakrzepowe. Ultradźwięki wykazują krętość, „robakowate” struktury bez odbicia sygnału, zlokalizowane na bocznej powierzchni macicy.
Efekt Dopplera opiera się na niebieskim i czerwonym zabarwieniu przepływu krwi odpowiednio żylnej i tętniczej.
Urządzenie do badania ultrasonograficznego za pomocą specjalnego programu rozpoznaje ruch krwi z czujnika iw przeciwnym kierunku oblicza prędkość przepływu krwi oraz typ naczynia.
Ale dokładna definicja żyły lub tętnicy pozostaje w gestii lekarza. Metoda Dopplera działa prawie we wszystkich przypadkach, wyjątki od reguł dyktuje nasz organizm, ponieważ krew wypływająca z serca nie zawsze jest tętnicza i odwrotnie.
Tak więc lekarz diagnostyki ultrasonograficznej widzi to naczynie tętnicze lub żylne, jego wielkość, przepływ krwi w nim i wiele wskaźników, które nie są potrzebne zwykłemu człowiekowi, ale odgrywają ważną rolę w postawieniu diagnozy. W tym celu stosuje się czujniki przezbrzuszne i przezpochwowe.
W 5, 7% przypadków chorobę rozpoznaje się przypadkowo podczas badań przesiewowych. Zwykle średnica żyły jajnikowej wynosi 0, 4 cm.
CT i MRI są bardzo dokładne. Dzięki tym metodom można wykryć nagromadzenie żylaków w więzadłach macicy, jajnikach i wokół tych narządów. Możliwe jest określenie współistniejącej patologii.
Bardzo wiarygodną metodą są badania flebograficzne.
Kontrastowanie przeprowadza się na wysokości testu Valsalvy, wbrew przepływowi krwi. Pozwala to dokładnie zobaczyć awarię zaworu.
Stosuje się również retngenorenoskopię lewostronną, flebografię nerkową, superselektywną phleboowarioskopię i flboowariografię po obu stronach. Metody te pozwalają na określenie zmian hemodynamicznych i anatomicznych w żyłach nerkowych oraz miejscach, w których żyły gonadalne wpływają do nich.
Superselektywna phleboowarioskopia jest wykonywana poprzez cewnikowanie żył gonadalnych przez żyłę przeciwległą udową lub podobojczykową, a następnie wstrzyknięcie środka kontrastowego.
Większość krwi z żylaków splotu macicy przepływa przez żyłę jajnikową. Jednak w stanach nadciśnienia dochodzi do niego przez żyły zewnątrzorganiczne macicy do żyły biodrowej wewnętrznej. Splot żył, przez który może nastąpić odpływ, obejmuje splot krzyżowy i pęcherzowy.
W lewostronnej phleboowarikografii występują 3 etapy zastoju żylnego w splotu jajowatym lewego jajnika:
- Nie ma odpływu ze splotu lewego jajnika lub następuje dodatkowa krótka ścieżka.
- Istnieje dodatkowa długa ścieżka.
- Widoczne są dwie dodatkowe ścieżki odpływu lub jedna dodatkowa i pomocnicza.
Na 2 i 3 etapach tworzą się żylaki splotu języczkowego prawego jajnika.
Laparoskopia służy do diagnostyki różnicowej. Patologicznie kręte żyły zlokalizowane są w okolicy jajnika, w kierunku więzadeł okrągłych i szerokich. Wyglądają jak duże cyjanotyczne konglomeraty o cienkiej i napiętej ścianie.
Złożoność diagnozy polega na tym, że choroba często ukryta jest za objawami procesu zapalnego, różni się objawami klinicznymi, przebiera się za endometriozą, wypadaniem narządów wewnętrznych, neuropatiami pooperacyjnymi i wieloma chorobami pozagenitalnymi.
Leczenie
Głównym celem leczenia jest usunięcie refluksu żylnego. W początkowych stadiach choroby stosuje się leczenie zachowawcze. W późniejszych stadiach choroby operacja jest leczeniem z wyboru.
Leczenie zachowawcze
Polega na normalizacji napięcia żylnego, poprawie hemodynamiki i procesów troficznych.
Leczenie objawowe poszczególnych objawów. Niesteroidowe leki przeciwzapalne na ból, na krwawienia - terapia hemostatyczna.
Głównymi lekami w leczeniu zachowawczym są leki żylne i przeciwpłytkowe.
Flebotoniki - poprawiają napięcie ścian naczyń krwionośnych i zwiększają przepływ krwi. W przypadku tej choroby lepiej skonsultować się z ginekologiem w sprawie niektórych leków.
Fizjoterapia to ważna metoda.
Leczenie chirurgiczne
- Resekcja żylaków.
- Jazda konna Gonado.
- Stwardnienie rozsiane w laparoskopii.
- Zamknięcie żyły jajnikowej metodą wewnątrznaczyniową RTG.
Środki ludowe
Ponieważ głównym czynnikiem wywołującym chorobę jest osłabienie aparatu zastawkowego, wszystkie środki ludowe stosowane na żylaki kończyn dolnych są również stosowane w tej patologii.
Najczęściej używane to: leszczyna pospolita, chmiel, pokrzywa, kasztanowiec, korzeń mniszka lekarskiego, kombucha, wierzba, dąb, dziurawiec, sznurek, pyłek i wiele innych roślin.
Skuteczne: kuracja kąpielami z dębu, kasztana, wierzby, rumianku, apteka, zioła kajeńskie, dziurawiec, sznurek.
Zapobieganie
- Pierwszą rzeczą, jaką należy zrobić, jeśli masz dolegliwości, czynniki predykcyjne lub choroby wymienione powyżej, jest skontaktowanie się ze swoim ginekologiem.
- Konieczne jest znormalizowanie reżimu pracy i odpoczynku, staraj się nie pozostawać w pozycji wyprostowanej przez długi czas, fizyczne przeciążenie.
- Wykonuj ćwiczenia profilaktyczne „pedał”, „stojak brzozowy”, „nogi nożycowe”
- Trzymaj się diety: jedz pokarmy bogate w witaminy E, P, C, staraj się jeść tylko białe mięso, mniej tłuste mięso, zastępuj je owocami, warzywami, zbożami.
- Pij dużo płynów, ale nie mniej niż 1, 5 litra dziennie.
- Pozbądź się nadwagi, złych nawyków.
- Skonsultuj się z lekarzem w sprawie noszenia odzieży kompresyjnej, która poprawi odpływ krwi z kończyn dolnych, zmniejszając w ten sposób przekrwienie miednicy.
- Unikaj kąpieli, saun, łaźni parowych, gorących kąpieli.
Aby nie zachorować na tak trudną do zdiagnozowania chorobę, należy postępować zgodnie z powyższymi zaleceniami profilaktycznymi. Traktuj swoje zdrowie jako najcenniejszą rzecz w życiu.
W przypadku najmniejszych podejrzanych objawów, których nie można się pozbyć w ciągu kilku dni, należy zgłosić się do lekarza. Musi zapewnić ci wysoko wykwalifikowaną pomoc i uchronić cię od cierpienia.




































